Traumatologie tendineuse
Fonction du tendon
- Stabilisation des articulations
- Structure passive mais rôle essentiel dans le mouvement articulaire
- Lien entre muscle et os DONC rôle essentiel dans la transmission des forces musculaires aux pièces osseuses ==> produit un mouvement articulaire
- Permet au muscle d’avoir une position optimale par rapport à l’axe articulaire ==> bras de levier de la force ==> influence sur moment de la force
- Muscle + tendon = unité à part entière, composante dynamique ==> complexe musculo-tendineux
Composition du tendon
- Tissu conjonctif dense, très vascularisé ==> important pour cicatrisation
- Fibres de collagène organisées parallèlement à l’axe longitudinal ==> matériau précontraint
- 20% = cellules (fibroblastes)
- 80% = matrice extracellulaire
- 2/3 eau
- 1/3 matières solides = collagène (95%), substance fondamentale ; graduation de la concentration entre la jonction myotendineuse et la jonction ostéotendineuse jq’à 99% du poids sec !!)

Figure 1 : composition du tendon
Constitution moléculaire
3 chaînes polypeptidiques ==> tropocollagène ==> micro-fibrilles (liaisons intra- et extra-chaînes pour la solidité) ==> fibrilles (entourées d’endotenon) ==> fibres ==> faisceaux ==> tendon (entouré de paratenon)
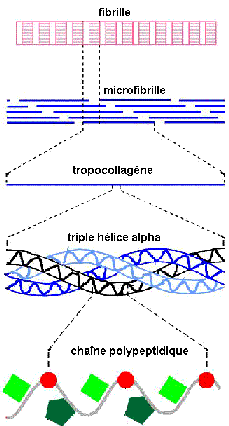
Figure 2 : Assemblement des protéines du tendon

Figure 3 : Liaisons assurant la solidité du tendon
 Figure 4 : Assemblement des différentes fibres constituant le tendon
Figure 4 : Assemblement des différentes fibres constituant le tendon

Figure 5 : Place du tendon par rapport à l'os et au muscle
Tendinopathies
1. Enthéosopathies ou tendinopathies mécaniques
- Description
==> micro-déchirures intra-tendineuses ou de la fonction ostéo-tendineuse (enthèse)
==> sollicitations exagérées en traction sur le tendon (sur-utilisation)
==> absence de toute réaction inflammatoire au niveau de ces lésions
==> localisation les plus fréquentes de ces enthésopathies ou tendinopathies corporéales = tendons épicondyliens, épitrochléens, sous-rotulien, d’Achille, des fessiers, des ischio-jambiers proximaux - Diagnostic
==> Recherche de l’évocation de la douleur par contraction isométrique et palpation de la zone incriminée
==> Étirements passifs insuffisants à cette recherche
==> Échographie - Traitement
==> Précocité de détection TRES IMPORTANTE, c’est-à-dire dans les 6 premiers mois de leur évolution !!
==> immobilisation ou, au moins, éviction totale des gestes traumatisants pour une durée minimale de 6 semaines
==> infiltrations particulièrement défavorables car perturbation des processus de cicatrisation + altération de la vascularisation !
==> après « repos » strict, rééducation basée sur renforcement excentrique progressif ; efficace ssi réalisé régulièrement, de façon répétitive, quotidienne, durant plusieurs semaines, avec augmentation progressive de la charge tout en restant en dessous du seuil d’apparition de la douleur tendineuse
==> Si lésions anciennes, (+ de 6 mois), résultats nettement moins favorables è récupération plus ou moins partielle et immobilisation beaucoup moins efficace dans ce cas. Seul recours = intervention chirurgicale !
2. Tendinosynovites et tendinopathies conflictuelles
- Description
==> Lésions consistant en une véritable inflammation « péri »-tendineuse sans atteinte du tendon lui-même è touche l’enveloppe du tendon ou paratenon d’où paraténonites (mieux péritendinites ou ténosynovites puisque paratenon rempli de liquide synovial)
==> Localisation = tendon de main, du poignet, du long biceps, de la coiffe des rotateurs (bursite sous-acromio-deltoïdienne), du tenseur du fascia lata, parfois d’Achille, des péroniers latéraux ou du jambier postérieur - Diagnostic
==> Douleur surtout à la palpation et lors de la mobilisation activo-passive du tendon dans sa gaine ou contre le relief « irritant »
==> Testing isométrique indolore !
==> Échographie - Traitement
==> Anti-inflammatoires recommandés ==> infiltration cortisonique dans l’espace péri-tendineux durablement efficace
==> puis séances de rééducation supprimant les éventuelles adhérences gaine-tendon avant reprise d’une activité sportive
==> technique de mobilisation de la gaine / tendon = friction et crochetage le plus souvent
==> geste chirurgical ssi persistance de l’adhérence ou d’inflammation lors de ténosynovites chroniques anciennes et rebelles
3. Enthésophathies ou tendinopathies rhumatismales ou métaboliques
- Description
==> dans situations rebelles aux traitements précédemment énoncés ou devant tableau particulièrement « inflammatoire » (rougeur, chaleur, crépitation, réveil nocturne, douleurs spontanées) ==> rechercher terrain « chimique » favorisant ou causant la tendinopathie
==> tendinopathies achiléennes et aponévrosite plantaire souvent les premières localisations d’une maladie rhumatismale, inflammatoire auto-immunitaire - Diagnostic
==> dépôts uratiques (acide urique) provoquant douleur aiguë ou chronique au niveau de l’enthèse - Traitement
==> maladies inflammatoires bénéficiant d’un traitement spécifique généralement médicamenteux
==> qqf attaques « toxiques » médicamenteuses pex celles provoquer par l’usage chronique de corticoïdes par voie générale peuvent aboutir à rupture totale du tendon
Conclusion
Devant tout tableau tendineux douloureux, au niveau de l’enthèse ou du corps du tendon
INDISPENSABLE de DIFFERENCIER les lésions intra-tendineuses correspondant à des micro-ruptures des pathologies péri-tendineuses inflammatoires.
Dans ce dernier cas, recours thérapeutique aux anti-inflammatoires judicieux.
Dans le second cas, recours illogique,
inefficace DONC fortement déconseillé car peut même être
toxique.
Toute perte de temps minimise dans ce type de pathologie les chances de succès
et les capacités de cicatrisation s’amenuisent.
D’où examen clinique RIGOUREUX, notamment lors du testing isométrique associé à une échographie de bonne qualité pour s’assurer de la fiabilité du diagnostic différentiel.
Pour terminer quelques conseils pour éviter les tendinites c'est-à-dire les inflammations du tendon seul :
- laisser le temps à l’organisme de s’adapter aux contraintes de l’entraînement : entrer très progressivement dans l’effort et les charges de travail (échauffement et planification de l’entraînement)
- être attentif à la forme et aux temps de récupération
- être exigent sur la qualité de son matériel qui doit être adapté à l’individu et à sa pratique (chaussures, raquettes, etc.)
- être exigent sur la gestuelle propre au sport pratiqué qui doit être adaptée à l’individu
- améliorer sa souplesse pour réduire les tensions au niveau des tendons
- soigner tous ses foyers infectieux (caries entre autres)
- s’hydrater très régulièrement (avant, pendant et après le sport)
- ne pas abuser d’aliments qui favorisent la production d’urée (viandes rouges par exemple)
- corriger les éventuels petits problèmes de statiques (semelles)
- après une longue période d’inactivité, ne pas chercher à retrouver rapidement son meilleur niveau
BIBLIOGRAPHIE
- Annaert, J.-M. (2000). "Ne dites plus jamais tendinite". Revue de ka Médecine Générale, 172:146-150.
- Danowski, R. et Chanussot, J.-C (1991). Traumatologie du sport. Paris : Ed. Masson, Coll. Abrégés, 328 pp.
- Dupont, Ph. (1995). La Cicatrisation des tendons et des ligaments. ANMSR.